BIA-ALCL to rzadki i wyleczalny chłoniak, który może rozwijać się wokół implantów piersi. BIA-ALCL występuje najczęściej u pacjentów z implantami piersi o teksturowanych powierzchniach. Jest to nowotwór układu odpornościowego, a nie rodzaj nowotworu piersi. Obecne ryzyko BIA-ALCL w ciągu całego życia szacuje się na 1: 2 207 – 1: 86,029 dla kobiet z teksturowanymi implantami w oparciu o aktualne potwierdzone przypadki i dane dotyczące sprzedaży implantów teksturowanych w ciągu ostatnich dwóch dekad. Wcześnie zdiagnozowany BIA-ALCL jest zwykle uleczalny.
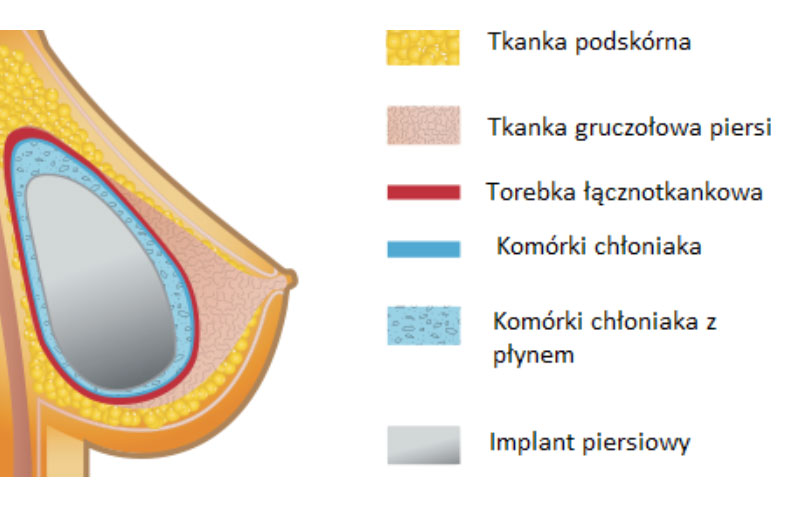
Typowe objawy obejmują powiększenie piersi, ból, asymetrię, guzek w piersi lub pod pachą, wysypkę na skórze, stwardnienie piersi lub duży zbiornik płynowy, zwykle rozwijający się co najmniej ponad rok po wszczepieniu implantu i średnio po 8 do 10 lat. Każdy pacjent, u którego wystąpią te lub jakiekolwiek objawy, powinien udać się do lekarza w celu oceny.
BIA-ALCL został znaleziony zarówno w przypadku implantów silikonowych, jak i solnych, a także u pacjentów po rekonstrukcji piersi i pacjentów operowanymi ze względów estetycznych. Do tej pory nie ma żadnych potwierdzonych przypadków BIA-ALCL, które dotyczą jedynie gładkiego implantu. Obecnie nie jest możliwe sprawdzenie, kto jest zagrożony tą chorobą.
Zastanawiasz się nad rekonstrukcją za pomocą implantów?
Pacjenci z rakiem piersi rozważający rekonstrukcję implantem powinni omówić z lekarzem korzyści i ryzyko związane z różnymi typami implantów. Istnieje wiele opcji implantów piersi, takich jak gładki, teksturowany, okrągły, anatomiczny, silikonowy lub wypełniony solą fizjologiczną. Lekarz może zasugerować określony kształt, powierzchnię i wypełnienie implantu, aby uzyskać optymalną rekonstrukcję przy minimalizacji potencjalnych powikłań. BIA-ALCL stanowi nowe ryzyko związane z teksturowanymi implantami, dlatego pacjenci powinni być świadomi wyboru odpowiedniego dla nich implantu.
Czy masz objawy?
Najczęstsze objawy to niewyjaśnione powiększenie piersi, asymetria, nagromadzenie płynów lub guzek w piersi lub pod pachą, ale rzadko mogą być bardziej subtelne, takie jak wysypka na skórze, stwardnienie piersi. Kobiety, u których wystąpią te objawy, powinny zgłosić się do lekarza w celu przeprowadzenia badania fizykalnego i dalszych badań.
- Umów się na wizytę kontrolną z lekarzem prowadzącym w celu omówienia i obaw dotyczących zdrowia piersi.
- Po badaniu fizykalnym pacjenci z objawami BIA-ALCL mogą otrzymać badanie ultrasonograficzne lub rezonans magnetyczny (MRI) objawowej piersi w celu oceny płynu lub guzków wokół implantu i węzłów chłonnych.
- Jeśli zostanie znaleziony płyn lub masa, pacjenci będą wymagać biopsji igłowej z drenażem płynu, aby zbadać BIA-ALCL. Ten płyn zostanie przetestowany pod kątem barwienia immunologicznego CD30 (CD30IHC) przez patologa. Testowanie CD30IHC jest wymagane w celu potwierdzenia diagnozy lub wykluczenia BIA-ALCL. Zbiór płynów wykluczony przez CD30IHC dla BIA-ALCL będzie traktowany przez lekarza jako typowe surowiczak.
Czy zdiagnozowano u Ciebie BIA-ALCL?
Otrzymanie diagnozy BIA-ALCL może powodować niepokój i frustrację, ale kobiety powinny wiedzieć, że nie wszystkie nowotwory są równe. Po wczesnym złapaniu BIA-ALCL jest uleczalny u większości pacjentów.
Krok po kroku Leczenie BIA-ALCL
- Kiedy kobieta zostanie zdiagnozowana BIA-ALCL, jej lekarz skieruje ją na badanie PET / CT w celu wykrycia każdej choroby, która mogła rozprzestrzenić się w całym ciele. Każde rozprzestrzenienie się choroby determinuje stopnie, które są ważne dla leczenia.
- Nowo zdiagnozowani pacjenci zostaną skierowani do onkologa/hematologa w celu oceny BIA-ALCL, oceny zaawansowania choroby i planowania leczenia.
- W przypadku pacjentów z BIA-ALCL tylko wokół implantu, wykonuje się operację usunięcia implantu piersi i torebki łącznotkankowej wokół implantu.
- Guzki pod pachą mogą być chorobą, która rozprzestrzeniła się na węzły chłonne lub nadal może być normalnym powiększeniem węzłów chłonnych. Testowanie węzłów chłonnych można wykonać za pomocą biopsji igłowej lub operacji usunięcia węzła chłonnego w celu przebadania. Dodatkowe testy mogą czasem obejmować badania krwi i biopsję szpiku kostnego.
- Niektórzy pacjenci z zaawansowanymi przypadkami mogą wymagać dalszego leczenia chemioterapią, a w rzadkich przypadkach obejmują radioterapię i / lub terapię przeszczepem komórek macierzystych.
Po zabiegu
Po usunięciu choroby pacjenci są zwykle obserwowani przez dwa lata za pomocą badań obrazowych, takich jak badania PET / CT. Wznowienie choroby jest rzadkie po chirurgicznym usunięciu na wczesnym etapie choroby.


